Como uma vacina contra o coronavírus está sendo criada e como ela pode impedir uma pandemia
Saúde / / December 28, 2020

Ciência popular edição sobre o que está acontecendo na ciência, engenharia e tecnologia agora.
Dezenas de empresas de biotecnologia e institutos científicos estão competindo contra a pandemia para criar diferentes opções de vacinas para o novo coronavírus SARS-CoV-2. Nós descobrimos quais tecnologias são usadas para desenvolvê-los, quanto tempo levará até o momento em que o COVID-19 possa ser vacinado e se a futura vacina pode parar pandemia.
Cada vez que a humanidade se depara com uma nova infecção, três corridas começam simultaneamente: por um medicamento, um sistema de teste e uma vacina. A semana anterior começou na RússiaRospotrebnadzor Scientific Center começou a testar uma vacina contra um novo coronavírus ensaios de vacinas anti-coronavírus em animais, e nos EUA já em humanosO ensaio clínico do NIH da vacina experimental para COVID-19 começa. Isso significa que a vitória sobre epidemia Fechar?
Segundo a OMS, cerca de 40 laboratórios no mundo declararamRASCUNHO cenário de COVID - 19 vacinas candidatas - 20 de março de 2020
que estão desenvolvendo vacinas contra o coronavírus. E apesar de haver líderes claros entre eles - por exemplo, a empresa chinesa CanSino Biologics, que recebeuVACINA DE CORONAVIRUS RECOMBINANTE (VETOR DE ADENOVIRUS TIPO 5) APROVADA PARA ENSAIO CLÍNICO permissão para testes em humanos, e a American Moderna, que já os iniciou, agora é difícil prever qual empresa vencerá essa corrida e, o mais importante, se o desenvolvimento da vacina ultrapassará a proliferação coronavírus. O sucesso nessa corrida depende não menos da escolha da arma, ou seja, do princípio sobre o qual a vacina é construída.Um vírus morto é um vírus ruim
Nos livros escolares, eles geralmente escrevem que um patógeno morto ou enfraquecido é usado para vacinações. Mas esta informação está um pouco desatualizada. “Inativado (“ morto ”. - Aproximadamente. N + 1.) E atenuado (atenuado. - Aproximadamente. N + 1.) As vacinas foram inventadas e introduzidas em meados do século passado, e é difícil considerá-las modernas, - explica em conversa com N + 1 Olga Karpova, chefe do Departamento de Virologia da Faculdade de Biologia da Universidade Estadual de Moscou Lomonosov. - É caro. É difícil transportar e armazenar, muitas vacinas chegam aos lugares onde são necessárias (se estamos falando, por exemplo, da África) em um estado onde não protegem mais ninguém ”.
Além disso, não é seguro. A fim de obter uma alta dose de "mortos" vírus, é necessário primeiro adquirir grandes quantidades de vida, e isso aumenta os requisitos para equipamentos de laboratório. Depois, precisa ser neutralizado - para isso eles usam, por exemplo, ultravioleta ou formalina.
Mas onde está a garantia de que entre a multidão de partículas virais "mortas" não haverá mais que possam causar doenças?
Com um patógeno enfraquecido, é ainda mais difícil. Agora, para enfraquecer, o vírus é forçado a sofrer mutação e, então, as cepas menos agressivas são selecionadas. Mas isso produz um vírus com novas propriedades, e nem todas podem ser previstas com antecedência. Novamente, onde está a garantia de que, uma vez dentro do corpo, o vírus não continuará a sofrer mutações e produzir “descendentes” ainda mais “malignos” do que o original?
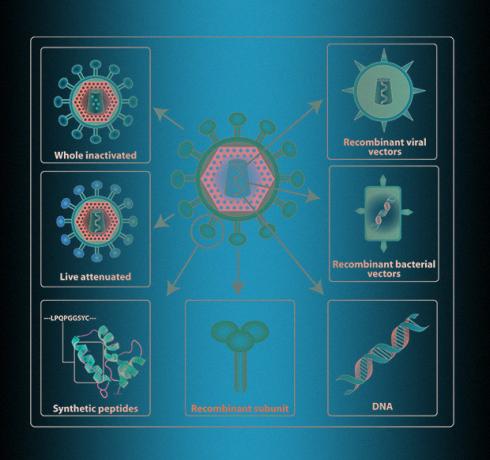
Portanto, tanto os vírus "mortos" quanto os "inacabados" raramente são usados hoje. Por exemplo, entre as vacinas contra a gripe modernas, "patógenos atenuados" sãoVacinas contra influenza de próxima geração: oportunidades e desafios na minoria - apenas 2 das 18 vacinas aprovadas na Europa e nos Estados Unidos até 2020 são projetadas dessa forma. Dos mais de 40 projetos de vacinas contra o coronavírus, apenas um é organizado de acordo com esse princípio - o Instituto Indiano de Soro está engajado nele.
Divida e vacine
É muito mais seguro apresentar imune sistema não com o vírus inteiro, mas com uma parte separada dele. Para fazer isso, você precisa selecionar uma proteína pela qual a “polícia interna” de uma pessoa será capaz de reconhecer o vírus com precisão. Via de regra, é uma proteína de superfície, com a ajuda da qual o patógeno penetra nas células. Então você precisa obter alguma cultura de células para produzir essa proteína em escala industrial. Isso é feito com a ajuda da engenharia genética, razão pela qual essas proteínas são chamadas de geneticamente modificadas ou recombinantes.
“Acredito que as vacinas devam ser recombinantes e nada mais”, diz Karpova. - Além disso, devem ser vacinas em portadores, ou seja, as proteínas do vírus devem estar em algum tipo de portador. O fato é que, por si mesmas, elas (proteínas) não são imunogênicas. Se proteínas de baixo peso molecular forem usadas como vacina, elas não desenvolverão imunidade, o corpo não reagirá a elas, portanto, partículas transportadoras são absolutamente necessárias.
Pesquisadores da Universidade Estadual de Moscou sugerem usar o vírus do mosaico do tabaco como tal portador.Vírus do mosaico do tabaco - Wikipedia (aliás, este é o primeiro vírus descoberto por humanos). Geralmente se parece com um pedaço de pau fino, mas quando aquecido, assume a forma de uma bola. “É estável, tem propriedades de adsorção únicas, atrai proteínas para si mesmo”, diz Karpova. "Em sua superfície, você pode colocar pequenas proteínas, esses antígenos." Se você cobrir o vírus do mosaico do tabaco com proteínas do coronavírus, para o corpo ele se transforma em uma imitação de uma partícula viral SARS-CoV-2. “O vírus do mosaico do tabaco”, observa Karpova, “é um imunoestimulante eficaz para o corpo. Ao mesmo tempo, uma vez que os vírus de plantas não podem infectar animais, incluindo humanos, fazemos um produto absolutamente seguro. "

A segurança de vários métodos associados às proteínas recombinantes os tornou os mais populares - pelo menos uma dúzia de empresas estão tentando obter essa proteína para o coronavírus. Além disso, muitos usam outros vírus portadores - por exemplo, vetores adenovirais ou mesmo vírus do sarampo e varíola modificados "vivos" que infectam células humanas e se multiplicam ali junto com proteínas do coronavírus. Porém, esses métodos não são os mais rápidos, pois é necessário estabelecer uma produção contínua de proteínas e vírus nas culturas de células.
Genes nus
A etapa de produção de proteínas em cultura de células pode ser encurtada e acelerada fazendo com que as células do corpo produzam proteínas virais por conta própria. As vacinas de terapia gênica funcionam de acordo com este princípio - material genético “nu” - DNA ou RNA viral - pode ser inserido em células humanas. O DNA geralmente é injetado nas células por eletroporação, ou seja, junto com a injeção, uma pessoa recebe uma descarga leve, como resultado, a permeabilidade das membranas celulares aumenta e os fios de DNA entram. O RNA é entregue usando vesículas lipídicas. De uma forma ou de outra, as células começam a produzir uma proteína viral e a demonstrá-la ao sistema imunológico, que desenvolve uma resposta imunológica mesmo na ausência de um vírus.
Este método é bastante novo, não existem vacinas no mundo que funcionem com este princípio.
No entanto, sete empresas ao mesmo tempo, segundo a OMS, estão tentando fazer uma vacina contra coronavírus com base nele. Esse é o caminho da Moderna Therapeutics, líder americana na corrida das vacinas. Ele também foi escolhido para si por mais três participantes da corrida da Rússia: o centro científico "Vector" em Novosibirsk (de acordo com Rospotrebnadzor, ele verifica tantos projetos de vacinas ao mesmo tempo, e um deles é baseado em RNA), Biocad e o Centro Científico e Clínico de Precisão e Medicina Regenerativa em Kazan.
“Em princípio, não é tão difícil criar uma vacina”, diz Albert Rizvanov, diretor do Centro, professor do Departamento de Genética do Instituto de Medicina Fundamental e Biologia da Universidade Federal de Kazan. "As vacinas terapêuticas genéticas são as mais rápidas em termos de desenvolvimento, porque bastam para criar uma construção genética." A vacina, que está sendo trabalhada no Centro, deve atingir vários alvos ao mesmo tempo: uma fita de DNA com vários genes virais é injetada nas células ao mesmo tempo. Como resultado, as células produzirão não uma proteína viral, mas várias de uma vez.
Além disso, de acordo com Rizvanov, as vacinas de DNA podem ser mais baratas do que outras em produção. “Somos essencialmente como o Espaço X”, brinca o cientista. - Nosso desenvolvimento de protótipo custa apenas alguns milhões de rublos. No entanto, a prototipagem é apenas a ponta do iceberg, e testar com um vírus vivo é uma ordem completamente diferente. ”
Vicissitudes e truques
Uma vez que as vacinas são transformadas de desenvolvimentos teóricos em objetos de pesquisa, obstáculos e restrições começam a crescer como cogumelos. E o financiamento é apenas um dos problemas. De acordo com Karpova, a Universidade Estadual de Moscou já tem uma amostra da vacina, mas mais testes exigirão cooperação com outras organizações. Na próxima etapa, eles planejam testar a segurança e a imunogenicidade, e isso pode ser feito dentro da universidade. Mas assim que precisar avaliar a eficácia da vacina, você terá que trabalhar com o patógeno, e isso é proibido na instituição de ensino.
Além disso, animais especiais serão necessários. O fato é que ratos de laboratório comuns não ficam doentes com todos os vírus humanos, e a imagem da doença também pode ser muito diferente. Portanto, as vacinas são frequentemente testadas em furões. Se o objetivo é trabalhar com ratos, então ratos geneticamente modificados são necessários, que carregam em suas células exatamente os mesmos receptores aos quais o coronavírus "se agarra" no corpo o paciente. Esses ratos não são baratosAce2 KNOCKOUT CONSTITUTIVO (dez ou duas dezenas de milhares de dólares por linha). É verdade que às vezes você pode economizar dinheiro - comprar apenas alguns indivíduos e criá-los em laboratório - mas isso prolonga o estágio de teste pré-clínico.

E se ainda conseguirmos resolver o problema do financiamento, o tempo continua sendo uma dificuldade insuperável. Rizvanov disse que as vacinas costumam levar meses e anos para se desenvolver. “Raramente menos de um ano, geralmente mais”, diz ele. O chefe da Agência Federal Médica e Biológica (eles estão desenvolvendo uma vacina baseada em uma proteína recombinante) Veronika Skvortsova sugeriuFMBA da Rússia receberá os primeiros resultados de teste de vacinas protótipo de coronavírus em junho de 2020que a vacina pronta pode aparecer em 11 meses.
Existem vários estágios nos quais o processo pode ser acelerado. O mais óbvio é o desenvolvimento. A americana Moderna saiu na frente porque já há muito tempo desenvolve vacinas de mRNA. E para fazer outro, eles estavam fartos do genoma decodificado do novo vírus. As equipes russas de Moscou e Kazan também vêm trabalhando em sua tecnologia há vários anos e contam com os resultados dos testes de suas vacinas anteriores contra outras doenças.
O ideal seria uma plataforma que permitisse criar rapidamente uma nova vacina a partir de um modelo. Pesquisadores da Universidade Estadual de Moscou estão traçando tais planos.
“Na superfície de nossa partícula”, diz Karpova, “podemos colocar as proteínas de vários vírus e proteger contra COVID-19, SARS e MERS ao mesmo tempo. Até pensamos que podemos prevenir tais surtos no futuro. Existem 39 coronavírus, alguns deles próximos aos coronavírus humanos, e está completamente claro o que é superar a barreira das espécies (pular um vírus de morcegos para humanos. - Aproximadamente. N + 1.). Mas se houver uma vacina como o Lego, podemos colocar nela a proteína de algum vírus que se originou em algum lugar. Faremos isso em dois meses - substituiremos ou adicionaremos essas proteínas. Se tal vacina estivesse disponível em dezembro de 2019, e as pessoas tivessem sido vacinadas pelo menos na China, isso não teria se espalhado mais. "
A próxima etapa são os testes pré-clínicos, ou seja, trabalhar com animais de laboratório. Não é o processo mais longo, mas pode ser vencido às suas custas quando combinado com testes clínicos em humanos. Foi exatamente isso que a Moderna fez - a empresa se limitou a uma rápida verificação de segurança e foi direto para a pesquisa em humanos. Porém, vale lembrar que o medicamento que ela está experimentando é um dos mais seguros. Uma vez que Moderna não usa vírus ou proteínas recombinantes, há muito pouca chance de que os voluntários tenham efeitos colaterais - o sistema imunológico simplesmente não tem nada contra o que reagir agressivamente. O pior que pode acontecer é que a vacina seja ineficaz. Mas isso ainda precisa ser verificado.
Mas a produção de vacinas, aparentemente, não é uma etapa limitante. “Isso não é mais complicado do que a produção biotecnológica usual de proteínas recombinantes”, explica Rizvanov. Segundo ele, a fábrica pode produzir um milhão de doses da vacina em poucos meses. Olga Karpova dá uma estimativa semelhante: três meses para um milhão de doses.
Você precisa de uma vacina?
Se vale a pena reduzir os ensaios clínicos é um ponto discutível. Primeiro, é um processo lento em si. Em muitos casos, a vacina deve ser administrada em várias etapas: se o vírus não se multiplica por si mesmo no corpo, é rapidamente excretado e sua concentração é insuficientePreparação para pandemia do vírus da gripe aviária A e desenvolvimento de vacinaspara induzir uma resposta imunológica severa. Portanto, mesmo um simples teste de eficácia levará pelo menos vários meses, e os médicos vão monitorar a segurança da vacina para a saúde dos voluntários durante um ano inteiro.
Em segundo lugar, COVID-19 é o caso em que parece impraticável acelerar os testes em humanos para muitos.
A mortalidade da doença hoje é estimada em alguns por cento, e este valor provavelmente será reduzido assim que ficar claro quantas pessoas sofreram da doença sem sintomas. Mas a vacina, se for inventada agora, terá de ser administrada a milhões de pessoas, e mesmo pequenos efeitos colaterais podem resultar em um número de doenças e mortes comparáveis à própria infecção. E o novo coronavírus está longe de estar "bravo" o suficiente para, nas palavras de Rizvanov, "deixar de lado completamente todas as considerações de segurança". O cientista acredita que na situação atual, o mais eficaz quarentena.
No entanto, de acordo com Karpova, em um futuro próximo não haverá necessidade urgente de vacina. “Não há necessidade de vacinar as pessoas durante uma pandemia, isso não está de acordo com as regras de epidemia”, explica ela.
Galina Kozhevnikova, chefe do Departamento de Doenças Infecciosas da Universidade RUDN, concorda com ela. “Durante uma epidemia, não se recomenda nenhuma vacinação, mesmo a planejada, que está no calendário de vacinação. Porque não há garantia de que uma pessoa não esteja em período de incubação, e se neste momento aplica vacina, eventos adversos e eficácia reduzida da vacina são possíveis ", disse Kozhevnikova, respondendo à pergunta N + 1.
Há casos, acrescentou, em que é necessária uma vacinação de emergência por motivos de saúde, numa situação de vida ou morte. Por exemplo, durante o surto de antraz em Sverdlovsk em 1979, todos foram vacinados, milhares de pessoas foram vacinadas com urgência e em 1959 em Moscou durante um surto de varíola trazidoKokorekin, Alexey Alekseevich - "Wikipedia" da Índia pelo artista Alexey Kokorekin.
“Mas o coronavírus não é absolutamente uma história assim. Pelo que está acontecendo, vemos que essa epidemia está se desenvolvendo de acordo com as leis clássicas das doenças respiratórias agudas ”, diz Kozhevnikova.
Portanto, os desenvolvedores de vacinas estão sempre em uma situação difícil. Embora não haja vírus, é quase impossível criar uma vacina. Assim que o vírus apareceu, descobriu-se que deveria ter sido feito anteontem. E quando ela recua, os fabricantes perdem seus clientes.
No entanto, uma vacina deve ser administrada. Isso não aconteceu durante surtos anteriores de infecções por coronavírus - tanto o MERS quanto o SARS terminaram muito rapidamente e a pesquisa perdeu financiamento. Mas se casos de SARS não foram observados no mundo desde 2004, então o último caso de MERS é datado de 2019, e ninguém pode garantir que o surto não ocorrerá novamente. Além disso, uma vacina contra infecções anteriores poderia fornecer uma plataforma estratégica para o desenvolvimento futuro de vacinas.
Karpova observa que mesmo após a decadência desta erupção COVID-19 outro é possível. E, nesse caso, o estado deve ter uma vacina pronta. “Este não é o tipo de vacina com a qual todas as pessoas serão vacinadas como a gripe”, diz ela. “Mas em uma emergência com um novo surto, o estado deveria ter essa vacina, bem como um sistema de teste”.
Leia também🧐
- Como a pandemia de coronavírus se desenvolverá e como terminará
- Por que o boato de que um novo coronavírus foi criado em um laboratório está errado?
- 5 questões importantes sobre a vida durante a epidemia de coronavírus


